
Miten diabetesta sairastavan jalkoja tutkitaan vastaanotolla?
Diabeettiset jalkahaavat aiheuttavat merkittävää haittaa yksilön, yhteisön ja yhteiskunnan näkökulmasta. Jalkahaavojen preventiossa voidaan saavuttaa taloudellisia säästöjä sekä vähentää yksilön sairastavuutta, kuolleisuutta ja parantaa elämänlaatua. Edellä mainitut vastaanotolla tarkasteltavat kohdat ovat kustannustehokkaita ja ennaltaehkäiseviä keinoja toteutuessaan. Tämä vaatii niin diabeetikon, läheisten kuin terveydenhuollon ammattilaisten motivoitumista diabeettisten jalkahaavojen ennaltaehkäisemiseen.
Diabetesta sairastavien määrä on voimakkaassa kasvussa maailmanlaajuisesti. Diabeteksen liitännäissairauksina voi ilmetä muun muassa retinopatiaa eli silmän verkkokalvosairautta, nefropatiaa eli munuaissairautta, neuropatiaa eli hermovauriota sekä ääreisverenkierron eli perifeeristä valtimosairautta. Näistä kaksi viimeisintä voivat aiheuttaa diabeetikolle jalkahaavoja, jotka ovat merkittävä taloudellinen, sosiaalinen, fyysinen ja psyykkinen haittaa niin itse diabetesta sairastavalle, hänen läheisilleen kuin yhteiskunnallekin. Edellä mainittujen haittojen lisäksi diabeettiset jalkahaavat lisäävät sairastavuutta ja kuolleisuutta, minkä vuoksi diabeetikon jalkojen tutkiminen ja jalkahaavojen ennaltaehkäisy on keskeisessä asemassa diabeetikon hoitoa.
Neuropatia ja perifeerinen valtimosairaus voivat aiheuttaa jalkoihin muutoksia, jotka heikentävät jalan hermojen toimintaa ja verenkiertoa jalan ääreisosiin. Lisäksi erilaiset muskuloskeletaaliset eli tuki- ja liikuntaelimistön poikkeamat, kuten virheasennot, lisäävät jalkahaavan kehittymisen riskiä. Terveydenhuollon ammattilainen aloittaa vastaanoton diabeetikon haastattelulla. Tarkoituksena on kartoittaa esimerkiksi diabeetikon hoitotasapainoa, omahoidon toteutumista kotona, onko ilmennyt jotain uusia oireita tai haavoja jaloissa.
Haastattelun jälkeen on luontevaa edetä inspektioon eli tarkasteluun. Inspektoidessa terveydenhuollon ammattilainen tarkastelee jalkoja päällisin puolin: näkyykö hiertymiä, punoitusta, haavaumia, kovettumia, millainen ihon kunto on, missä kunnossa varpaiden välit ovat ja kynnet sekä virheasennot. Ohessa voidaan arvioida myös käytössä olevien kenkien sopivuutta. Mikäli kengissä ilmenee kulumaa luisten ulokkeiden kohdalla kenkien sisäpuolella, viittaa tämän diabeetikolle sopimattomiin kenkiin.
Jalkojen verenkiertoa voidaan arvioida vastaanotolla tunnustelemalla jaloissa tuntuvia pulsseja.
Inspektion jälkeen voidaan vastaanotolla siirtyä muskuloskeletaaliseen arvioon. Muskuloskeletaalinen arvio jaetaan toiminnalliseen ja rakenteelliseen osion. Rakenteellisen arvion aikana syvennytään inspektiossa mahdollisesti havaittuihin virheasentoihin ja muihin rakenteellisiin ominaisuuksiin, jotka voivat lisätä jalkahaavariskiä. Toiminnallisen arvioinnin aikana arvioidaan liikettä: askellusta, liikerataa sekä mahdollisia hermovaurioita, esimerkiksi säärihermossa.
Neurologisessa arviossa selvitetään, esiintyykö jaloissa neuropatian aiheuttamia muutoksia. Näitä voivat olla suoja- ja värinätunnon vaimeneminen tai puuttuminen, jotka heikentävät kivun ja mahdollisen haavan kehittymisen havaitsemista lisäten jalkahaava- ja amputaatioriskiä. Suojatuntoa testataan yhden gramman säikeellä eli monofilamenttitestillä, jossa arvioidaan jalkojen tuntoa kymmenen kuvitteellisen pisteen kautta jaloista säiettä niihin painamalla. Jo yksikin puutteellinen tuntopiste jaloissa viittaa neuropatiaan. Värinätunnon arvioimiseksi käytetään äänirautaa. Nämä ovat kustannustehokkaita ja nopeita keinoja arvioida jalkojen hermoston tilaa.
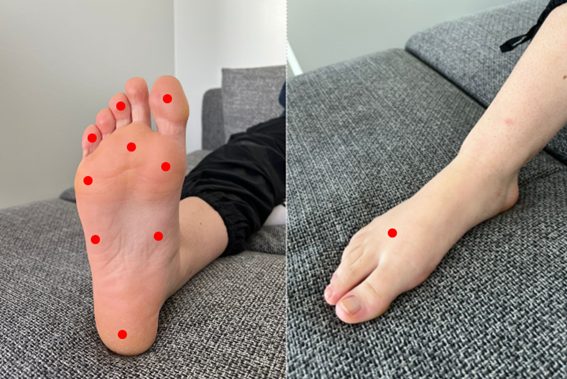
Perifeerinen valtimosairaus heikentää jalkojen verenkiertoa ja siten kudosten aineenvaihduntaa sekä hidastaa mahdollisten jalkahaavojen paranemista lisäten amputaatioriskiä. Jalkojen verenkiertoa voidaan arvioida vastaanotolla kustannustehokkaasti palpoimalla eli tunnustelemalla jaloissa tuntuvia pulsseja. Keskeisimmät palpaatiokohdat ovat jalkapöydältä jalanselän valtimo sekä nilkan sisäsyrjältä takimmainen säärivaltimo. Mikäli pulssit eivät ole tunnettavissa, voidaan tarkentaa verisuonten arviointia ABI- eli nilkka-olkavarsipainesuhteen mittauksella.
Edellä mainittujen arviointien jälkeen on tärkeää arvioida diabeetikon riskiluokitus. Riskiluokitus määrittää jalkojen tarkastamisen kontrollivälin sekä mahdolliset jatkotoimenpiteet. Riskiluokituksessa on neljä astetta 0–3. Riskiluokka 0:ssa jalkahaavariski on matala ja jalkojen kontrolliväliksi riittää vuosi, joidenkin lähteiden mukaan jopa kahden vuoden väli riittää. Mitä korkeamman riskiluokan diabeetikko saa, sitä tiheämpi kontrollivälin tulee olla. Esimerkiksi korkeimmassa riskiluokassa 3 diabeetikon kontrolliväli on 1–3 kuukautta ja jalkahaavan riski on suuri.
Diabeetikolle on tärkeää ohjeistaa jalkahaavan riskin varomerkit.
Vastaanoton lopuksi ohjataan diabeetikolle jalkojen omahoitoa, ohjeistetaan sopivien jalkineiden käyttöön, keskustellaan asetetusta riskiluokasta, milloin diabeetikon tulee seuraavan kerran hakeutua kontrolliin. Kengissä tulee olla 1–1,5 senttimetriä tilaa kärjessä, ja diabeetikkoa tulee ohjata välttämään avokärkisten kenkien käyttöä, sillä nämä lisäävät haavaumien riskiä. Diabeetikolle on tärkeää ohjeistaa jalkahaavan riskin varomerkit. Tähän apuna voidaan hyödyntää kehitettyä ACT NOW -muistilistaa. ACT NOW -lista on tiivistänyt kriittiset muutokset jaloissa, jotka voivat indikoida jalkahaavaa ja kohonnutta amputaatioriskiä.
Turun ammattikorkeakoulun opinnäytetyö tehtiin osana ÄLYSTI-hanketta. Opinnäytetyö on kokonaisuudessaan luettavissa osoitteessa https://urn.fi/URN:NBN:fi:amk-2023110628628.
